Tumortestung bei Lungenkrebs
Biomarkertestung
Lungenkrebs ist nicht gleich Lungenkrebs. Lungentumore können sich in ihren Eigenschaften, z. B. ob die Tumorzellen bestimmte Eiweißstoffe herstellen oder ob ihr Erbgut Veränderungen (Mutationen) aufweist, unterscheiden.
Diese messbaren und besonderen Veränderungen von Tumoren, die sogenannten Biomarker, können vom Behandlungsteam untersucht und bestimmt werden. Dabei wird zwischen den Tumormarkern und den genetischen Markern einer Krebszelle unterschieden.
Was sind Tumormarker?
Tumormarker sind körpereigene Substanzen, z. B. Eiweiße, die vom Tumor selbst oder als Reaktion auf den Tumor gebildet werden. Genetische Marker sind bestimmte Veränderungen (Mutationen) am Erbmaterial von Krebszellen. Das besondere Merkmal einer Krebszelle kann also ein verändertes Eiweiß oder ein verändertes Gen sein, welches in gesunden Zellen selten oder gar nicht vorkommt.
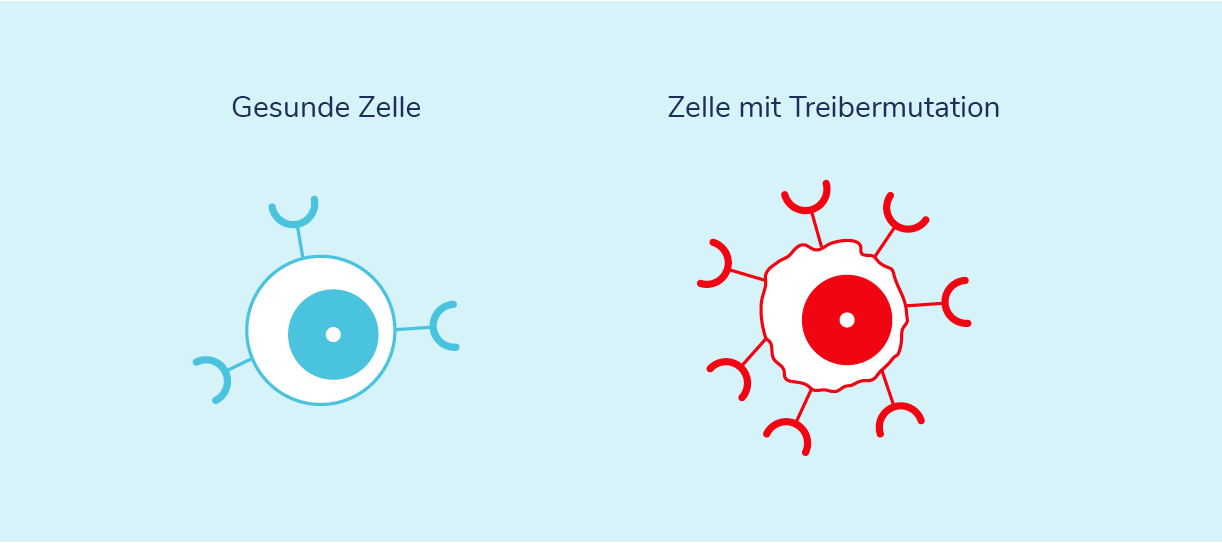
Was sind Treibermutationen?
Auch die Eigenschaften von Lungentumoren unterscheiden sich. So können beispielsweise bestimmte Genveränderungen zu einem verstärkten Wachstum des Tumors führen. Solche Mutationen werden auch „Treibermutationen“ genannt, weil sie die Entstehung und das Wachstum des Tumors antreiben. Gleichzeitig liefern sie allerdings auch spezifische Angriffspunkte für eine zielgerichtete Therapie.
Was bringt die Biomarkertestung?
Biomarker können in Gewebeproben, aber auch in Körperflüssigkeiten, wie Blut oder Speichel nachgewiesen werden. Dazu gibt es unterschiedliche Methoden auf die im folgenden Kapitel noch weiter eingegangen wird.
Eine Biomarkertestung untersucht den Tumor auf die Anwesenheit bestimmter Marker. Diese Biomarker eröffnen Ansatzpunkte für eine individuell optimierte Therapie.
Eine Biomarkertestung hilft also deinem Behandlungsteam, die molekularen Eigenheiten von Krebszellen individuell zu erfassen und so eine individuelle Therapieentscheidung zu treffen.
Kenne deinen Gegner
Biomarker im Lungenkrebs
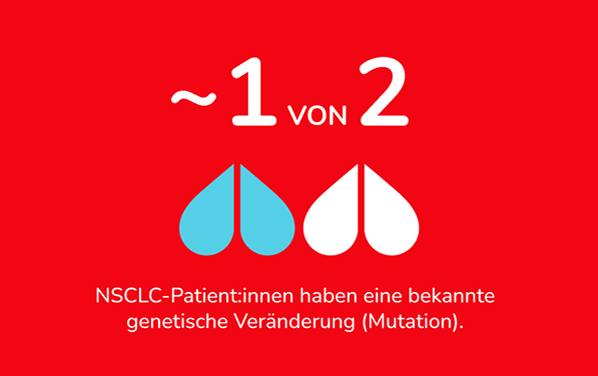
Bislang sind 14 wichtige Biomarker für die individuelle Behandlung von Lungenkrebs bekannt. Beim nicht-kleinzelligen Lungenkrebs (NSCLC) werden Biomarker bereits erfolgreich eingesetzt, mit dem Ziel, herauszufinden, welche Veränderungen (v.a. Mutationen) dem Krebs zugrunde liegen. Etwa die Hälfte der Patient:innen mit nicht-kleinzelligem Lungenkrebs (NSCLC) haben eine zugrundeliegende Mutation mit einem entsprechenden Biomarker. Eine Testung ist zusätzlich sinnvoll, wenn ein Verdacht auf ein vererbtes Krebsrisiko in der Familie besteht.
Was verraten Biomarker über Lungenkrebs? In diesem Video erfährst du, welche Tests wichtig sind und wie sie die Therapieentscheidung beeinflussen.

Übersicht
Häufige Biomarker bei Lungenkrebs
Die Analyse der oben genannten Biomarker ist für die Wahl der für dich optimalen Therapie relevant. Im Folgenden stellen wir dir einige dieser Biomarker vor, welche wegen ihrer Veränderungen vor allem für dein Behandlungsteam bei der Therapiewahl relevant sind.
PD-L1 (engl. “Programmed Cell Death Ligand-1") ist ein sogenannter Immun-Checkpoint – ein Kontrollpunkt des Immunsystems. Tragen die Krebszellen das Eiweißmolekül PD-L1 auf ihrer Oberfläche, können sie sich vor einem Angriff des Immunsystems verstecken. So können Krebszellen dieses Eiweiß nutzen, um sich vor dem Immunsystem zu schützen und zu vermehren. Aktuelle Medikamente blockieren PD-L1 und machen somit die Krebszellen wieder für das körpereigene Abwehrsystem angreifbar. Ein erhöhtes Vorkommen von PD-L1 findet sich in ca. 52 % aller NSCLC-Tumore.
EGFR ist eine englische Abkürzung und bedeutet übersetzt „epidermaler Wachstumsfaktor-Rezeptor“. Normalerweise sind Wachstumsfaktoren erforderlich, damit der Rezeptor die Zellteilung auslöst. Genetische Veränderungen können allerdings dazu führen, dass der EGFR überaktiv wird. Die Folge: unkontrolliertes Zellwachstum. Zielgerichtete Medikamente können die Aktivität von EGFR blockieren und so dem unkontrollierten Tumorwachstum entgegenwirken. Eine EGFR-Mutation betrifft etwa 10-15 % aller NSCLC-Patient:innen und kommt häufiger bei Frauen und Patient:innen vor, die nie geraucht haben.
Bei Lungenkrebs kann es in den Tumorzellen zu einer Verschmelzung (Fusion) zweier Gene kommen. Eines dieser Gene ist die sogenannte anaplastische Lymphomkinase (ALK). Die Gen-Verschmelzung lässt Tumorzellen ungezügelt wachsen und kommt bei 3-5 % der NSCLC-Patient:innen vor. Insbesondere bei Nichtraucher:innen und Personen unter 55 Jahre treten Lungentumore mit dieser genetischen Veränderung auf.
Auch ROS1 ist an der Zellteilung gesunder Zellen beteiligt. Ähnlich wie ALK kann auch ROS1 Teil einer Gen-Fusion sein, wodurch es zu einer vermehrten Zellteilung kommt. Diese genetische Veränderung ist allerdings mit 1-2 % eher selten bei NSCLC Betroffenen vertreten.
BRAF ist ein Protein, das bei der Steuerung des Zellwachstums und für das Überleben von Zellen eine wichtige Rolle spielt. Eine aktivierende Mutation von BRAF kann deshalb unter anderem zu unkontrolliertem Zellwachstum führen und somit zur Bildung von Tumoren beitragen. Zielgerichtete Medikamente können die Aktivität des Proteins blockieren und so das unkontrollierte Zellwachstum beeinträchtigen. Beim NSCLC kommen BRAF-Mutationen jedoch bei 1-2 % der Erkrankten vor.
NTRK-Gene (Neurotrophe Tyrosin-Rezeptor Kinasen) steuern die Entwicklung und Funktion unserer Nervenzellen. Mutieren diese Gene, kann dies zu ungeplanten Verbindungen von Proteinen führen – sogenannten Fusionsproteinen. Diese Fusionsproteine können zu unkontrolliertem Zellwachstum führen und so krebsfördernd wirken. Mit zielgerichteten Medikamenten soll die Wirkung der Proteine blockiert werden. Auch NTRK- Mutationen sind beim NSCLC eher selten und liegen unter 0,5 %.
Das KRAS-Gen (Kirsten Rat Sarcoma) enthält Informationen für die sogenannte membrangebundene Guanosintriphosphatase und ist ein molekularer Schalter für verschiedene zelluläre Prozesse. KRAS-Mutationen führen zu Störungen der Zelldifferenzierung und -teilung. Sie treten bei etwa 30% der NSCLC-Patient:innen auf, abhängig vom Raucherstatus und ethnischer Herkunft. Somit zählen sie zu den häufigsten Genveränderungen bei Lungenkrebs.
STK11 (Serine-Threonine Kinase 11) gehört zu den Serin/Threonin-Kinasen und steuert unter anderem den Zellstoffwechsel. Genmutationen führen zu Funktionsstörungen und damit zu unkontrolliertem Zell- und Tumorwachstum. Etwa 14 bis 20 % der NSCLC-Patient:innen sind von STK11-Mutationen betroffen.
HER2 (Humaner epidermaler Wachstumsfaktor-Rezeptor 2), häufig auch ErbB2 genannt, ist ein Eiweiß auf der Zelloberfläche (Rezeptor) und reguliert verschiedene Zellprozesse. Mutationen oder ein vermehrtes Vorkommen des Rezeptors führen zu unkontrolliertem Zell- und Tumorwachstum, wodurch Lungenkrebs, aber auch andere Krebsformen wie Brust- und Darmkrebs, entstehen können. HER2-Genveränderungen kommen bei 1–3 % der NSCLC-Patient:innen vor. Ein vermehrtes Vorkommen des Rezeptors betrifft sogar 30 % der Erkrankten.
Auch MET (MET Proto-Oncogene, Receptor Tyrosine Kinase) ist ein Eiweiß auf der Zelloberfläche. Es empfängt Signale von außerhalb der Zelle und fördert dadurch das Zellwachstum. Vermehrtes Vorkommen von MET oder Überfunktionen regen das Tumorwachstum an. Die verschiedenen Veränderungen von MET können unterschiedlich häufig vorkommen. Insgesamt liegt die Häufigkeit für Met-Mutationen zwischen 4–10 %.
KEAP1 (Kelch like ECH associated Protein 1) ist mitunter für die Zellgesundheit verantwortlich, denn der KEAP1-NFE2L-Signalweg steuert die Zellantwort auf Stress. Liegen keine Stressfaktoren vor, wird der KEAP1-NFE2L-Signalweg unterdrückt – eine Fähigkeit, die Krebszellen jedoch verlieren. In Folge kommt es zu einem gestörten Zellwachstum. Zusätzlich kann sich eine Resistenz gegenüber einer Chemo- oder Strahlentherapie sowie einer zielgerichteten Therapie entwickeln. KEAP1-NFE2L-Mutationen kommen bei ca. 23 % der Lungenkrebspatient:innen mit einem Adenokarzinom vor und treten häufig zusammen mit TP53-, KRAS-, MET-, und STK11-Mutationen auf.
„Nachdem sicher war, dass der Tumor bösartig ist, wurde er dann noch einmal auf eine bestimmte Mutation, die heißt EGFR, getestet und die war positiv. Dadurch konnte eine zielgerichtete Therapie begonnen werden. Mir wurde vom Onkologen gesagt, das ist wie ein Sechser im Lotto.“
Anneliese, Lungenkrebs-Patientin
Für wen lohnt es sich?
Der Nutzen der Biomarkertestung
Veränderungen können bei allen Patient:innen mit nicht-kleinzelligem Lungenkrebs (NSCLC) vorkommen. Das hängt weder vom Geschlecht noch vom Krankheitsstadium ab.
Der Risikofaktor Rauchen spielt hierbei eine eher untergeordnete Rolle, da Biomarker in 49,3 % aller getesteten Nichtraucher:innen und 21,5 % aller getesteten Raucher:innen nachgewiesen wurden. Auch unterschiedliche NSCLC-Formen können von einer Biomarkertestung profitieren. Bislang werden vor allem Lungenkrebspatient:innen mit Adenokarzinom auf Biomarker getestet. So liegen die Testraten hier bei 92,2 %. Die Testraten beim Plattenepithelkarzinom sind mit 70,7 % hingegen etwas geringer. Eine Testung lohnt sich also bei beiden Unterarten. Damit unterstützen Biomarker das Ärzte- und Forscherteam ganz entscheidend bei der Früherkennung, in der Diagnostik, bei der Behandlungsplanung und bei der Nachsorge.
Bei Patient:innen mit kleinzelligem SCLC spielt die Biomarkertestung und die daraus folgende zielgerichtete Therapie bisher keine Rolle. Hier hängen die Therapiemaßnahmen von anderen Faktoren ab.
Deutsche Krebsgesellschaft, Behandlungsmethoden bei Lungenkrebs im Einzelnen, Stand: Juli 2018, URL:https://www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/krebsarten/definition/behandlungsmethoden-bei-lungenkrebs.html (zuletzt aufgerufen: Mai 2024)
Deutsches Krebsforschungszentrum, NSCLC: Therapie bei nicht-kleinzelligem Lungenkrebs, Stand: März 2023, URL:https://www.krebsinformationsdienst.de/tumorarten/lungenkrebs/nicht-kleinzellig.php (zuletzt aufgerufen: März 2024)
Griesinger F et al. Onkopedia Leitlinien. Lungenkarzinom, nicht-kleinzellig (NSCLC), Stand: November 2022, URL: https://www.onkopedia.com/de/onkopedia/guidelines/lungenkarzinom-nicht-kleinzellig-nsclc/@@guideline/html/index.html (zuletzt aufgerufen: März 2024)
Deutsches Krebsforschungszentrum, SCLC: Therapie bei kleinzelligem Lungenkrebs, Stand: März 2023, URL: https://www.krebsinformationsdienst.de/tumorarten/lungenkrebs/kleinzelliges-bronchialkarzinom-sclc.php (zuletzt aufgerufen: März 2024)
Deutsches Krebsinformationszentrum, Lungenkrebs: Behandlungsmöglichkeiten und Nebenwirkungen, Stand: März 2023, URL: https://www.krebsinformationsdienst.de/tumorarten/lungenkrebs/behandlung-uebersicht.php (zuletzt aufgerufen: März 2024)
Deutsches Krebsforschungszentrum, Operation (OP): Chirurgie bei Krebs, Stand: Dezember 2023, URL: https://www.krebsinformationsdienst.de/behandlung/operation.php (zuletzt aufgerufen: März 2024)
München Klinik, Lungen-OP, Thoras-OP, Operationen bei Lungenkrebs, Stand: März 2023, URL: https://www.muenchen-klinik.de/lungenkrankheiten-atemwegserkrankungen/lungen-op/#c54091 (zuletzt aufgerufen: März 2024)
Deutsches Krebsforschungszentrum in der Helmholtz-Gemeinschaft, Krebsinformationsdienst, Lungenkrebs: Behandlungsmöglichkeiten und Nebenwirkungen, Stand: März 2023, URL: https://www.krebsinformationsdienst.de/tumorarten/lungenkrebs/behandlung-uebersicht.php (zuletzt aufgerufen: März 2024)
Deutsche Krebsgesellschaft, Behandlungsmethoden bei Krebs im Einzelnen, Stand: Juli 2018, URL: https://www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/krebsarten/definition/behandlungsmethoden-bei-lungenkrebs.html#:~:text=Bei%20der%20Operation%20werden%20der,Lungenfl%C3%BCgels%20notwendig%20sein%20(Pneumektomie). (zuletzt aufgerufen: Mai 2024)
Universitätsklinikum Regensburg, Lungenkarzinom, URL: https://www.ukr.de/medizin-pflege/kliniken-institute-und-abteilungen/thoraxchirurgie/leistungsspektrum/lungenkarzinom (zuletzt aufgerufen: Mai 2024)
Universitätsklinikum Freiburg, Lungenmetastasen, URL: https://www.uniklinik-freiburg.de/thoraxchirurgie/krankheitsbilder/lungenmetastasen.html (zuletzt aufgerufen: Mai 2024)
American Lung Association, What is a Lobectomy, URL: https://www.lung.org/lung-health-diseases/lung-procedures-and-tests/lobectomy (zuletzt aufgerufen: Mai 2024)
Leading Medicine Guide, Lungenkrebs-Operation: Spezialisten & Informationen, Stand: Juni 2023, URL: https://www.leading-medicine-guide.com/de/behandlung/lungenkrebs-operation (zuletzt aufgerufen: Mai 2024)
Sana Klinikum Lichtenberg, DaVinci: Roboter-assistierte Chirurgie, URL: https://www.sana.de/berlin/medizin-pflege/allgemein-und-viszeralchirurgie/robotor-assistierte-chirurgie-davinci-system (zuletzt aufgerufen: Juni 2024)
Universitätsklinikum Freiburg, Videoassistierte thorakoskopische (VATS) Lobektomie, URL: https://www.uniklinik-freiburg.de/thoraxchirurgie/klinische-schwerpunkte/videoassisierte-thorakoskopische-vats-lobektomie.html (zuletzt aufgerufen: Juni 2024)
Thieme, Lungen- und Brustfell (Pleura), URL: https://viamedici.thieme.de/lernmodul/557024/529639/lungen-+und+brustfell+pleura (zuletzt aufgerufen: Juni 2024)
Benedictus Krankenhaus Tutzing, Pneumothorax (Lungenspitzenresektion), URL: https://www.krankenhaus-tutzing.de/behandlung/krankheitsbilder/pneumothorax (zuletzt aufgerufen: Juni 2024)
Universitätsklnikum Giessen, Vollnarkose, URL: https://www.ukgm.de/ugm_2/deu/ugi_ana/8478.html (zuletzt aufgerufen: Juni 2024)
Gesundheitsinformation.de, Wie funktioniert die Beatmung bei einer Operation?, URL: https://www.gesundheitsinformation.de/wie-funktioniert-die-beatmung-bei-einer-operation.html (zuletzt aufgerufen: Juni 2024)
Larsen R. Anästhesie und Intensivmedizin für die Fachpflege. 2016; 14: 371–379.
Gesundheitsinformation.de, Was hilft gegen Ängste vor einer Operation?, URL: https://www.gesundheitsinformation.de/was-hilft-gegen-aengste-vor-einer-operation.html (zuletzt aufgerufen: Juni 2024)
Deutsches Krebsforschungszentrum, Nicht immer zu vermeiden: Beschwerden während der Krebstherapie, URL: https://www.krebsinformationsdienst.de/leben/schmerzen/schmerzen-krebsbehandlung.php (zuletzt aufgerufen: Juni 2024)
Onko Internetportal, Übelkeit und Erbrechen als Nebenwirkungen einer Krebstherapie, URL: https://www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/nebenwirkungen-der-therapie/beschwerden-bei-krebstherapien-und-gegenmassnahmen/ueb.html (zuletzt aufgerufen: Juni 2024)
Deutsches Krebsforschungszentrum, Übelkeit und Erbrechen während der Krebsbehandlung, URL: https://www.krebsinformationsdienst.de/leben/uebelkeit/uebelkeit-index.php (zuletzt aufgerufen: Juni 2024)
Springer Medizin, Akute und chronische Schäden nach Intubation, URL: https://www.springermedizin.de/emedpedia/detail/die-anaesthesiologie/akute-und-chronische-schaeden-nach-intubation?epediaDoi=10.1007%2F978-3-662-45539-5_44 (zuletzt aufgerufen: Juni 2024)
Onko Internetportal, Angst und Depression, URL: https://www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/nebenwirkungen-der-therapie/angst-und-depression.html (zuletzt aufgerufen: Juni 2024)
Florian F. et al. Dtsch Arztebl 2022; 119(37): A-1518 / B-1270
DE-68444


