Lungenkrebs behandeln
Operation bei Lungenkrebs
Eine der zentralen Behandlungsmethoden von Lungenkrebs in frühen Stadien ist die Operation. Ziel ist es, den Tumor, befallene Lymphknoten und mögliche Absiedlungen, sogenannte Metastasen, zu entfernen. Damit soll das Risiko für einen Rückfall (Rezidiv) gesenkt und dir eine Chance auf Heilung gegeben werden. Im Folgenden erhältst du einen Überblick über die wichtigsten Aspekte bzgl. Voraussetzungen, Ablauf und Therapieziel der Operation.
Die beste Wahl in frühen Stadien
Wirkweise und Ziele
Eine Operation wird in der Regel in den frühen Stadien von Lungenkrebs durchgeführt (Stadium I–III). Beim nicht-kleinzelligen Lungenkrebs (NSCLC) kommt das in der Regel häufiger vor als beim kleinzelligen Lungenkrebs (SCLC). Der kleinzellige Lungenkrebs wird in vielen Fällen erst in fortgeschrittenen Stadien entdeckt, wodurch eine operative Behandlung oft nicht mehr möglich ist. Wenn SCLC jedoch frühzeitig diagnostiziert wird, können Operationen in den frühen Stadien (Stadium I–IIA) durchgeführt werden. Damit eine Operation durchgeführt werden kann, solltest du dich in einem guten Gesundheitszustand befinden. Zusätzlich sollte deine Lungen- sowie Herz-Kreislauf-Funktion noch nicht zu sehr beeinträchtigt sein. Bei lokalen Tumoren, also Tumoren, die noch nicht gestreut haben, ist eine Operation meist die erste Wahl.
Das primäre Ziel der Operation ist eine vollständige Entfernung des Tumors. Das Risiko für ein erneutes Auftreten der Erkrankung im späteren Verlauf soll so auf ein Minimum gesenkt werden. Die Operation wird daher zu den kurativen Therapien, das heißt, Therapien mit heilender Absicht, gezählt. Die Operation kann aber auch in der palliativen Situation sinnvoll sein. Dann zielt sie nicht auf die Heilung der Erkrankung ab, sondern auf die Abschwächung der von ihr verursachten Beschwerden. Mit der Operation sollen z. B. Schmerzen gelindert, Blutungen verhindert und die Lebensqualität erhalten werden.
Einschätzungen zur Operation
Ist der Tumor operabel?
Ob ein Tumor operiert werden kann, wird durch drei Faktoren bestimmt: die funktionelle, die technische sowie die onkologische Operabilität.
Funktionelle Operabilität
- Verkraftest du den Eingriff? Ist die Herz- und Kreislauffunktion ausreichend für eine Operation?
- Wie sieht es mit der Lungenfunktion aus? Bleibt nach der Operation noch ausreichend Lungenfunktion? Diese ist für einen Eingriff besonders wichtig.
Technische Operabilität
- Ist der Eingriff technisch möglich?
- Kann der Arzt/die Ärztin den Tumor gut erreichen?
- Kann der Tumor vollständig entfernt werden?
- Gibt es nur einen Tumor oder bereits Absiedlungen (Metastasen)? Können diese ebenfalls entfernt werden?
Onkologische Operabilität
- Macht die Operation im gesamten Therapiekonzept Sinn?
- Wie groß ist die zu erwartende Besserung?
- Gibt es Alternativen, die ähnlich gute oder sogar bessere Aussichten bieten?
Ebenso können nach oder statt der Operation weitere Behandlungen eingesetzt werden, um verbliebene Tumorzellen anzugreifen. Mehr zu diesem Vorgehen erfährst du unter Behandlungsmöglichkeiten.
Funktionelle Operabilität
- Verkraftest du den Eingriff? Ist die Herz- und Kreislauffunktion ausreichend für eine Operation?
- Wie sieht es mit der Lungenfunktion aus? Bleibt nach der Operation noch ausreichend Lungenfunktion? Diese ist für einen Eingriff besonders wichtig.
Technische Operabilität
- Ist der Eingriff technisch möglich?
- Kann der Arzt/die Ärztin den Tumor gut erreichen?
- Kann der Tumor vollständig entfernt werden?
- Gibt es nur einen Tumor oder bereits Absiedlungen (Metastasen)? Können diese ebenfalls entfernt werden?
Onkologische Operabilität
- Macht die Operation im gesamten Therapiekonzept Sinn?
- Wie groß ist die zu erwartende Besserung?
- Gibt es Alternativen, die ähnlich gute oder sogar bessere Aussichten bieten?

Ebenso können nach oder statt der Operation weitere Behandlungen eingesetzt werden, um verbliebene Tumorzellen anzugreifen. Mehr zu diesem Vorgehen erfährst du unter Behandlungsmöglichkeiten.
Wenn der Eingriff bevorsteht
Vor der OP
Vor deiner Operation steht einiges an: Es sind Voruntersuchungen angesetzt oder du erhältst sogar eine vorbereitende Behandlung, eine sogenannte Vortherapie bzw. neoadjuvante Therapie. Was die Voruntersuchungen umfassen und was eine Vortherapie ist, liest du weiter unten. Erfahre zudem, wie du dich konkret auf eine OP vorbereiten kannst und was sonst noch wichtig ist.
Um sicherzugehen, dass du für eine Operation bereit bist, und um potenzielle Risikofaktoren zu identifizieren, müssen zunächst verschiedene Voruntersuchungen durchgeführt werden. Anhand der Befunde kann die Behandlung entsprechend angepasst werden. Es werden dabei verschiedene Blutwerte erhoben sowie die Funktion der Lunge und das Herz- Kreislauf-System überprüft. So klären Ärzt:innen, ob eine schlechte Lungenfunktion oder andere Erkrankungen gegen eine Operation sprechen. Wenn die Voruntersuchungen ergeben, dass z. B. Mangelernährung, Blutarmut (Anämie) oder altersbedingter Muskelabbau (Sarkopenie) bestehen, kann eine sogenannte Prähabilitation stattfinden. Während eine Rehabilitation dich im Umgang mit den Folgen einer OP unterstützt, soll dich Prähabilitation darauf vorbereiten und die Erfolgschancen der Operation verbessern.
Bei einigen Patient:innen kann es sinnvoll sein, den Tumor bereits vor der Operation zu behandeln. Expert:innen bezeichnen diese Behandlungen als Vortherapie oder neoadjuvante Therapie. Die Vortherapie soll den Tumor verkleinern mit dem Ziel, dass der Tumor chirurgisch entfernt werden kann.
Vortherapien werden besonders beim nicht-kleinzelligen Lungenkrebs (NSCLC) angewendet. In der Regel werden dafür Immuntherapien, Chemotherapien oder eine Kombination der beiden eingesetzt. Darüber hinaus können auch Radio-Chemotherapien (RCT) sowie zielgerichtete Therapien eingesetzt werden.
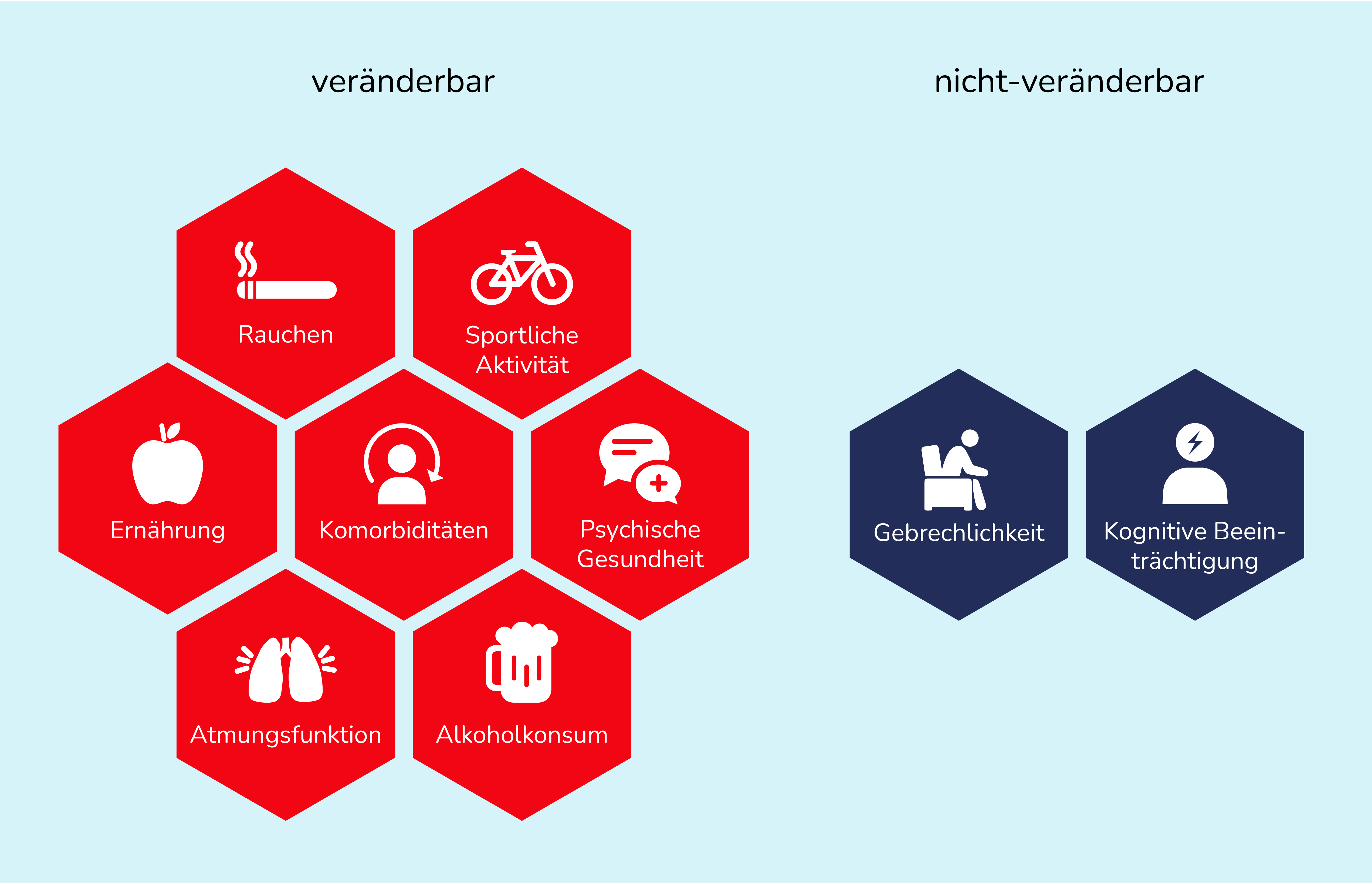
Es gibt verschiedene Faktoren, die das Ergebnis einer Krebstherapie beeinflussen. Eine Veränderung deiner Gewohnheiten kann für das Therapieergebnis einen echten Unterschied machen – dies ist insbesondere bei Operationen relevant!
Welche Faktoren du beeinflussen kannst, siehst du in dieser Abbildung:
Prähabilitative Maßnahmen bestehen aus ernährungsmedizinischen und physiotherapeutischen Maßnahmen zur Gewichtszunahme und zum Muskelaufbau. Abhängig von der Schwere der Behandlungsschritten kann die Prähabilitation entweder ambulant, eventuell sogar gänzlich zu Hause, oder stationär durchgeführt werden.
Zu den ernährungsmedizinischen Maßnahmen gehören u. A. die Einnahme von Nahrungsergänzungsmitteln wie Eiweißpulver oder energiereiche Trinknahrung mit vielen Kalorien. Allerdings kann bei schweren Fällen der Mangelernährung auch die Ernährung über einen Tropf notwendig sein. Weitere Informationen dazu findest du in unserer Ernährungsbroschüre!
Physiotherapeutische Maßnahmen können ebenfalls vielfältig sein, abhängig von dem persönlichen Bedarf. Sie reichen von regelmäßigen Spaziergängen bis hin zu Krafttraining.
Wenn du noch rauchst, ist es sinnvoll, spätestens jetzt aufzuhören – ein Rauchstopp senkt die Rate an möglichen Komplikationen durch die Operation und verbessert den Heilungsverlauf insgesamt. Dies gilt auch für andere Suchtmittel wie beispielsweise Alkohol.
Beeinträchtigungen der Psyche sind bei Lungenkrebspatient:innen keine Seltenheit – viele Patient:innen sind von Angstzuständen und Depressionen betroffen. Angst, Niedergeschlagenheit oder Mutlosigkeit sind ganz natürliche Reaktionen auf etwas, das als bedrohlich empfunden wird. Wenn diese Gefühle auch bei dir übermächtig werden, solltest du nach psychotherapeutischer Unterstützung suchen. Wichtig ist das Verständnis der dir nahestehenden Menschen. Sie sollten regelmäßig in Kontakt mit dir stehen, dir zuhören und dich darin bestärken, fachliche Hilfe anzunehmen.
Dein Ärzt:innenteam wird dich darüber informieren, ob und welche Prähabilitationsmaßnahmen für dich in Frage kommen.
Erfahre zusammengefasst alles was du zum Thema Prähabilitation wissen musst und wie sie dir helfen kann.
Dass du dir vor einer Operation Sorgen machst, ist ganz normal – auch wenn ein Eingriff die Gesundheit wiederherstellen oder gar lebensrettend sein kann. Doch es gibt viele Möglichkeiten, mit der Angst vor einer Operation umzugehen.
Persönliche Strategien gegen Ängste vor einer Operation können unterschiedlich sein: Manche Menschen versuchen, Angst oder Stress vorzubeugen, indem sie sich frühzeitig informieren und ihre Sorgen mit anderen Menschen teilen. Andere lenken sich durch Lesen ab oder wenden Bewegungs- oder Entspannungstechniken an, wie zum Beispiel langsames und tiefes Atmen. Auch das Hören von Musik kann die Angst vor der Operation lindern.
Wir haben eine Liste mit Anlaufstellen für Informationen zu Lungenkrebs sowie Selbsthilfegruppen für dich hier zusammengestellt, denn der Austausch mit anderen Menschen in einer ähnlichen Lebenssituation kann dir ebenfalls Halt und Sicherheit geben.
Viele Raucher:innen greifen noch öfter zur Zigarette, wenn sie Angst haben oder nervös sind. Auch wenn das kurzfristig beruhigend sein kann: Wer raucht, hat nach einer Operationen häufiger mit Komplikationen zu tun. Daher verzichte vor dem Eingriff lieber darauf!
Es ist soweit
Am Tag der OP
Lungenkrebs-Operationen werden von Fachärzt:innen für Thoraxchirurgie vorgenommen. Die Operation findet unter Vollnarkose statt und kann mehrere Stunden dauern. Anschließend verbringst du, je nach Zustand, ein paar Tage unter intensiver Betreuung im Krankenhaus. Von deinem Behandlungsteam erfährst du, wie lang du insgesamt im Krankenhaus bleiben musst und wie sich die weitere Behandlung und Versorgung gestaltet.
Welche Operationsverfahren und chirurgischen Eingriffe zur Behandlung von Lungenkrebs zur Verfügung stehen, erfährst du hier!
Vollnarkosen sind bei größeren Operationen erforderlich. Sie sorgen nicht nur dafür, dass du während des Eingriffs keine Schmerzen verspürst und dass du dich danach nicht an die OP erinnerst. Sie schalten auch dein Bewusstsein und Schmerzempfinden im ganzen Körper aus.
Das Narkosemittel wird zu Beginn über eine Vene verabreicht. Während der Operation wird das Narkosemittel über die künstliche Beatmung als Narkosegas oder über eine gesteuerte Infusion mit einem Narkosemittel über die Vene verabreicht, um die Narkose aufrecht zu erhalten. Zusätzlich zum Narkosemittel wird in der Regel auch ein Medikament zur Muskelerschlaffung verabreicht. Dies ist für die künstliche Beatmung von Belang. Zudem ist eine entspannte Halsmuskulatur wichtig, denn sie erleichtert Ärzt:innen das Einführen eines Beatmungsschlauchs. Damit dies gelingt, sollte die Halsmuskulatur möglichst locker sein und darf nicht verkrampfen. Je nach Situation können auch Medikamente eingesetzt werden, die angstlindernd sind oder zum Beispiel den Herzkreislauf unterstützen.
Während deiner Vollnarkose wird ein Beatmungsgerät die Atmung für dich übernehmen. Dazu wird ein flexibler Kunststoffschlauch in die Luftröhre eingeführt. Experten sprechen hier von Intubation. Ein Ende des Schlauchs liegt offen zu deiner Lunge gerichtet. Das andere Ende des Schlauchs ist an einem Beatmungsgerät angeschlossen. Das Beatmungsgerät pumpt regelmäßig Luft in die Lunge. Die Narkoseärztin bzw. der Narkosearzt stellen individuell für dich ein, wie viel Luft mit welchem Druck und welchem Sauerstoffgehalt in deine Lunge strömt. Über einen Monitor kann die Ärztin oder der Arzt alle wichtigen Messwerte verfolgen und die Einstellungen, wenn nötig, anpassen.
Übersicht
Brustkorb- und Lungenchirurgie –
eine Auswahl an Eingriffen
Je nach Ausmaß der Tumorerkrankung, des Erkrankungsstadiums und der Lage des Tumors sowie deines Gesundheitszustands (Lungen-/Herzfunktion) können verschiedene chirurgische Eingriffe im Brustraum in Frage kommen, um den Lungentumor zu entfernen. Die Eingriffe können je nach ihrem Ausmaß unterteilt werden. Man spricht von minimal-invasiven Verfahren und konventionellen Verfahren. Minimal-invasive Verfahren zielen darauf ab, die Verletzung des Körpers durch eine möglichst kleine Einschnittstelle so gering wie möglich zu halten. Sie sind mit einer schnelleren Erholung und weniger Komplikationen während und nach der OP verbunden. Daher werden sie heute den konventionellen Verfahren, wenn möglich, vorgezogen. Bei konventionellen Verfahren handelt es sich um größere Eingriffe am Körper. Diese wirken sich auf die Genesungszeit nach der Operation aus.
Chirugische Eingriffe des Brustkorbs im Überblick:
Mehr Informationen zu den diesen chirurgischen Eingriffen findest du nachfolgend.
| minimal-invasive Verfahren: | Konventionelle Verfahren: |
|---|---|
| Videoassistierte Thorakoskopie (kurz: VATS) = Mithilfe einer Kamera im Brustraum wird über kleine Hautschnitte erkranktes Lungengewebe abgetragen. | Thorakotomie = Der Brustkorb wird geöffnet, um große Lungenteile zu entfernen. |
| Roboterassistierte thorakoskopische Chirurgie (kurz: RATS) = Ein durch einen Chirurgen bzw. eine Chirurgin gesteuerter Roboter entfernt über kleine Hautschnitte erkranktes Lungengewebe. |
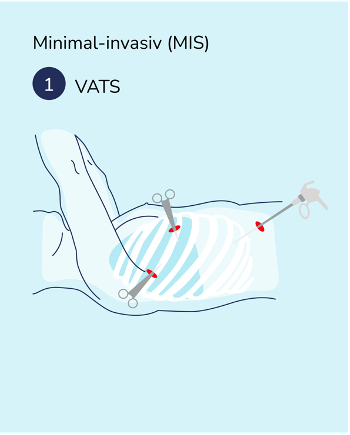
Unter Vollnarkose werden ein oder mehrere kleine Hautschnitte im Brustraum gesetzt. Über diese werden dann eine Spezialkamera sowie Operationsinstrumente in die Brusthöhle eingeführt. Die Bilder der Spezialkamera zeigen den Chirurg:innen in Echtzeit, wo die Tumore sitzen. Mit Hilfe der Operationsinstrumente kann das befallene Gewebe abgetragen werden. Die Entfernung von Tumorgewebe, Lymphknoten, Lungenanteilen bis hin zu ganzen Lungenlappen ist technisch möglich. Abschließend werden die Hautschnitte vernäht. Die VATS kann auch zur Entnahme von Gewebe- oder Flüssigkeitsproben eingesetzt werden.
Die VATS ermöglicht durch die Kameraaufnahmen ein präzises Vorgehen während der OP. Auch schwierig einsehbare Bereiche können durch die Kamera ausgeleuchtet werden. Die VATS ist in der Regel mit weniger Gewebeschädigungen und Schmerzen verbunden und ermöglicht häufig eine schnellere Erholung nach der Operation als konventionelle Verfahren.
Unter Vollnarkose werden ein oder mehrere kleine Hautschnitte im Brustraum gesetzt. Über diese werden dann eine Spezialkamera sowie Operationsinstrumente in die Brusthöhle eingeführt. Die Bilder der Spezialkamera zeigen den Chirurg:innen in Echtzeit, wo die Tumore sitzen. Mit Hilfe der Operationsinstrumente kann das befallene Gewebe abgetragen werden. Die Entfernung von Tumorgewebe, Lymphknoten, Lungenanteilen bis hin zu ganzen Lungenlappen ist technisch möglich. Abschließend werden die Hautschnitte vernäht. Die VATS kann auch zur Entnahme von Gewebe- oder Flüssigkeitsproben eingesetzt werden.
Die VATS ermöglicht durch die Kameraaufnahmen ein präzises Vorgehen während der OP. Auch schwierig einsehbare Bereiche können durch die Kamera ausgeleuchtet werden. Die VATS ist in der Regel mit weniger Gewebeschädigungen und Schmerzen verbunden und ermöglicht häufig eine schnellere Erholung nach der Operation als konventionelle Verfahren.

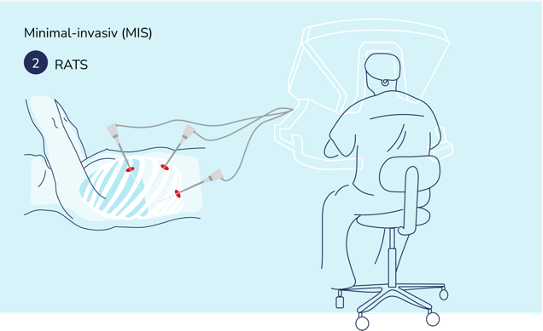
Die RATS beginnt, wie auch die VATS, mit der Setzung von einem oder mehreren kleinen Hautschnitten im Brustraum. Über diese werden sowohl eine Spezialkamera sowie Arme eines Roboters eingeführt. Die Bilder der Spezialkamera zeigen den Chirurg:innen in Echtzeit, wo die Tumore sitzen. Der Chirurg bzw. die Chirurgin steuert die Roboterarme, welche akkurate und vollkommen zitterfreie Bewegungen ausführen. Am Ende der Roboterarme befinden sich Operationsinstrumente, mit denen das erkrankte Gewebe entfernt werden kann. Abschließend werden die Hautschnitte vernäht.
Die RATS ermöglicht durch den Einsatz eines Roboters ein sehr präzises Vorgehen während der OP. Auch schwierig zugängliche Bereiche können akkurat bearbeitet werden. Die RATS ist, wie die VATS, insgesamt weniger belastend für Patient:innen als konventionelle Verfahren.
Die RATS beginnt, wie auch die VATS, mit der Setzung von einem oder mehreren kleinen Hautschnitten im Brustraum. Über diese werden sowohl eine Spezialkamera sowie Arme eines Roboters eingeführt. Die Bilder der Spezialkamera zeigen den Chirurg:innen in Echtzeit, wo die Tumore sitzen. Der Chirurg bzw. die Chirurgin steuert die Roboterarme, welche akkurate und vollkommen zitterfreie Bewegungen ausführen. Am Ende der Roboterarme befinden sich Operationsinstrumente, mit denen das erkrankte Gewebe entfernt werden kann. Abschließend werden die Hautschnitte vernäht.
Die RATS ermöglicht durch den Einsatz eines Roboters ein sehr präzises Vorgehen während der OP. Auch schwierig zugängliche Bereiche können akkurat bearbeitet werden. Die RATS ist, wie die VATS, insgesamt weniger belastend für Patient:innen als konventionelle Verfahren.

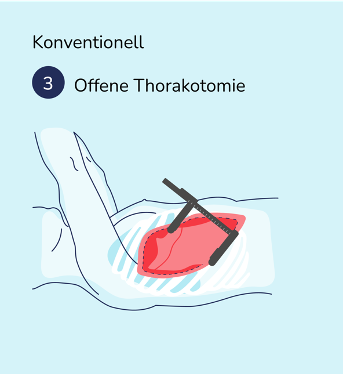
Bei einer Thorakotomie wird die Brustwand geöffnet. Je nach Zugriffsort unterscheidet man dabei zwischen medianen und lateralen Thorakotomien. Bei der lateralen (seitlichen) Thorakotomie wird unter Vollnarkose ein großer Hautschnitt seitlich entlang des Rippenbogens gesetzt. Der Brustkorb wird geöffnet und ermöglicht den Zugang zur Lunge, Luftröhre und zum Zwerchfell. Die Rippen werden mit einem Rippenspreizer auseinander gedehnt und das betroffene Lungengewebe sowie eventuell Lymphknoten entfernt. Anschließend wird der Rippenspreizer entfernt und der Brustkorb wieder verschlossen. Der Hautschnitt wird vernäht.
Die Thorakotomie bietet eine Alternative, wenn ein minimal invasives Operationsverfahren nicht möglich ist. Es können große Lungenanteile sowie ungünstig gelegene Tumore entfernt werden. Das Ausmaß des Eingriffs hat Einfluss auf die Gewebeschädigung, Schmerzen und Rehabilitationszeit.
Bei einer Thorakotomie wird die Brustwand geöffnet. Je nach Zugriffsort unterscheidet man dabei zwischen medianen und lateralen Thorakotomien. Bei der lateralen (seitlichen) Thorakotomie wird unter Vollnarkose ein großer Hautschnitt seitlich entlang des Rippenbogens gesetzt. Der Brustkorb wird geöffnet und ermöglicht den Zugang zur Lunge, Luftröhre und zum Zwerchfell. Die Rippen werden mit einem Rippenspreizer auseinander gedehnt und das betroffene Lungengewebe sowie eventuell Lymphknoten entfernt. Anschließend wird der Rippenspreizer entfernt und der Brustkorb wieder verschlossen. Der Hautschnitt wird vernäht.
Die Thorakotomie bietet eine Alternative, wenn ein minimal invasives Operationsverfahren nicht möglich ist. Es können große Lungenanteile sowie ungünstig gelegene Tumore entfernt werden. Das Ausmaß des Eingriffs hat Einfluss auf die Gewebeschädigung, Schmerzen und Rehabilitationszeit.

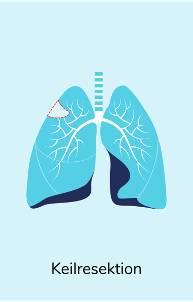
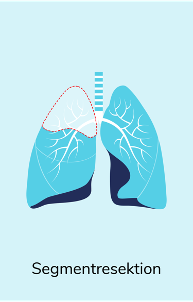
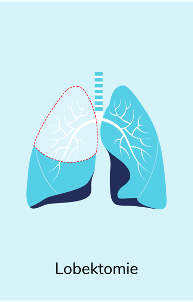
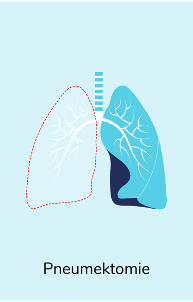
Operationsverfahren
Der Umfang der Operation richtet sich nach Größe und Sitz des Tumors und kann entsprechend variieren, wobei immer der tumortragende Lungenabschnitt und die benachbarten Lymphknoten entfernt werden. Nach der OP wird das entnommene Gewebe noch einmal untersucht, um zu beurteilen, ob die Lunge tumorfrei ist. War eine vollständige Entfernung des Tumors nicht möglich, können zusätzliche Eingriffe durchgeführt oder die nachfolgende Behandlung angepasst werden.
Hier sind einige Beispiele für Operationsverfahren beim nicht-kleinzelligen Lungenkrebs (NSCLC):
Bei Abschluss der OP
Was sind Thoraxdrainagen?
Thoraxdrainagen werden häufig bei Operationen im Brustraum eingesetzt, dazu zählt auch die Lungenkrebsoperation/Thoraxchirurgie. Sie dienen dazu, die Entfaltung der Lunge und das Atmen nach dem Eingriff zu erleichtern.
Zum Hintergrund:
Die Lunge ist von einer dünnen, transparenten Membran umgeben, dem Brustfell. Das Brustfell, in der Fachsprache Pleura genannt, besteht aus zwei Schichten. Zwischen den beiden Schichten, dem sogenannten Pleuraraum, herrscht ein Unterdruck. Er ermöglicht die Ausdehnung der Lunge bei der Einatmung und verhindert, dass diese bei der Ausatmung zusammenfällt.
Durch die Öffnung des Brustkorbs, während eines operativen Eingriffes an der Lunge, gelangt Luft in den Pleuraspalt. Ohne Behandlung würde dies bedeuten, dass die Lunge sich nach der Operation nicht mehr ausdehnen kann und in sich zusammenfällt. Um dies zu verhindern, wird während des Eingriffs ein Schlauch in den Pleuraraum geführt. Expert:innen sprechen hier von Thoraxdrainagen. Über den Schlauch werden Luft sowie eventuell Blut und andere Körperflüssigkeiten abgeleitet. Durch den neu entstandenen Unterdruck kann sich die Lunge nach der Operation wieder ausweiten.
Nach der OP
Mögliche Nebenwirkungen und Rehabilitation
Nach der Operation wirst du in einen Aufwachraum gebracht und verbringst die ersten Tage unter intensivmedizinischer Überwachung. Insgesamt musst du zwischen 5 bis 10 Tagen stationär im Krankenhaus bleiben, denn deine Lunge braucht einige Zeit, um sich zu erholen. Über die genaue Aufenthaltsdauer wird dich dein Behandlungsteam informieren.
Während des Krankenhausaufenthaltes und auch danach werden auf dich verschiedene Herausforderungen zukommen. Hier findest du Informationen, wie du diesen begegnen und sie im besten Fall bewältigen kannst.
Die Entfernung von Lungengewebe bedeutet auch eine Verkleinerung der Atemfläche. Deine Leistungsfähigkeit wird daher zunächst eingeschränkt sein. Viele Patient:innen haben das Gefühl, zu wenig Luft zu bekommen, einigen Patient:innen kann das Atmen schwerfallen oder es können sogar Atemstörungen auftreten. Um sofortige Abhilfe zu schaffen, werden Beatmungsgeräte eingesetzt. Langfristig kann eine Atemtherapie helfen, die Leistungsfähigkeit deiner Lunge wieder herzustellen. Hier findest du auch einige Übungen, um deine Lungen langsam zu kräftigen.
Eine ansonsten gesunde, wenig vorgeschädigte Lunge hat eine Leistungsreserve. Daher kann sie den Eingriff innerhalb einiger Wochen oder Monate bis zu einem gewissen Grad ausgleichen. Der verbleibende Teil der Lunge dehnt sich dazu etwas aus. Die behandelnden Ärzte werden einschätzen können, ob und in welchem Maße mit Einschränkungen zu rechnen ist.
Die Lunge wird durch regelmäßiges Training besser belüftet und es kommt mehr Sauerstoff in den Körper. Außerdem stärkt das Training die an der Atmung beteiligten Muskeln. Die ersten Übungen werden dir bereits im Krankenhaus von einem Therapeuten oder einer Therapeutin gezeigt. Eine Anleitung für Atemübungen, die du auch zu Hause durchführen kannst, haben wir dir ebenfalls zusammengestellt.
Während der OP wirst du aufgrund der Narkose keine Schmerzen spüren, doch danach sowie während des gesamten Prozesses der Wundheilung kann es vorübergehend zu Schmerzen kommen. Deine Ärzt:innen werden dir schon vorbeugend Schmerzmittel geben und im Verlauf die Schmerzbehandlung an deine persönlichen Bedürfnisse anpassen.
Es können Schmerzen bei der Weitung des Brustkorbs während der Einatmung auftreten. Diese Schmerzen führen häufig dazu, dass einige Patient:innen eine oberflächliche Atmung, auch Schonatmung genannt, annehmen. Dies birgt jedoch die Gefahr, dass der Gasaustausch eingeschränkt wird. Das kann wiederum schwerwiegende Konsequenzen nach sich ziehen.
Sprich daher bei starken Schmerzen, die deine Atmung einschränken, dein Behandlungsteam an! Man wird entsprechende Maßnahmen treffen, um dir die Atmung zu erleichtern.
Raucher:innen und Menschen mit chronischen Lungenerkrankungen müssen mit stärkeren Komplikationen rechnen. Bereits eine Narkose birgt ein erhöhtes Risiko. Sie sind zudem häufiger von Infektionen und Blutungen betroffen. Es ist möglich, dass das Risiko für eine schwere Belastung, wie durch einen operativen Eingriff, so hoch ist, dass eine Operation nicht infrage kommt. Dann muss eine andere Therapie gewählt werden.
Die heute verwendeten Narkose-Medikamente lösen wesentlich seltener Übelkeit aus als früher. Ob die Übelkeit dabei durch die Narkose oder nicht doch durch die eingesetzten Schmerzmedikamente, die Operation selbst oder starke postoperative Schmerzen entsteht, lässt sich nur schwer erfassen. Doch Übelkeit lässt sich mit modernen Medikamenten wirksam vorbeugen oder behandeln.
Zusätzlich können dir eine leichte Kost, kleinere Portionen und langsames Kauen sowie regelmäßiges Trinken in kleinen Schlucken helfen. Weitere Ernährungstipps für den Umgang mit Übelkeit findest du in unserer Ernährungsbroschüre.
Wurdest du zur Beatmung intubiert, können Heiserkeit, Halsschmerzen und starker Husten auftreten. Diese Beschwerden klingen meist innerhalb weniger Tage wieder ab. Erste Abhilfe können schmerzstillende Lutschtabletten sowie die Inhalation von Salzwasser schaffen. Zudem kann es helfen viel zu trinken, am besten Wasser oder Tee (z. B. Kamille oder Salbei). Schäden an den Atemwegen oder der Lunge sind selten – sie spielen eher eine Rolle, wenn du über einen längeren Zeitraum beatmet werden musstest. Sprich bitte in diesem Fall mit deinem Ärzt:innenteam, was dir helfen kann.
Mitunter ist nach der Operation eine weitere Therapie angeraten, um sicherzustellen, dass zurückbleibende Krebszellen zerstört werden. Diese sogenannten adjuvanten (postoperativen) Therapien sind in der Regel systemisch, sie wirken also im gesamten Körper, um möglichste viele, wenn nicht alle, Tumorzellen bekämpfen zu können. Eine adjuvante Therapie kann sein:
Die Reha ist eines der wichtigsten Hilfsmittel, um nach einer Operation wieder in den Alltag zurückzufinden. Mehr zum Thema und wie eine Rehabilitation abläuft, findest du hier.
Deutsche Krebsgesellschaft, Behandlungsmethoden bei Lungenkrebs im Einzelnen, Stand: Juli 2018, URL:https://www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/krebsarten/definition/behandlungsmethoden-bei-lungenkrebs.html (zuletzt aufgerufen: Mai 2024)
Deutsches Krebsforschungszentrum, NSCLC: Therapie bei nicht-kleinzelligem Lungenkrebs, Stand: März 2023, URL:https://www.krebsinformationsdienst.de/tumorarten/lungenkrebs/nicht-kleinzellig.php (zuletzt aufgerufen: März 2024)
Griesinger F et al. Onkopedia Leitlinien. Lungenkarzinom, nicht-kleinzellig (NSCLC), Stand: November 2022, URL: https://www.onkopedia.com/de/onkopedia/guidelines/lungenkarzinom-nicht-kleinzellig-nsclc/@@guideline/html/index.html (zuletzt aufgerufen: März 2024)
Deutsches Krebsforschungszentrum, SCLC: Therapie bei kleinzelligem Lungenkrebs, Stand: März 2023, URL: https://www.krebsinformationsdienst.de/tumorarten/lungenkrebs/kleinzelliges-bronchialkarzinom-sclc.php (zuletzt aufgerufen: März 2024)
Deutsches Krebsinformationszentrum, Lungenkrebs: Behandlungsmöglichkeiten und Nebenwirkungen, Stand: März 2023, URL: https://www.krebsinformationsdienst.de/tumorarten/lungenkrebs/behandlung-uebersicht.php (zuletzt aufgerufen: März 2024)
Deutsches Krebsforschungszentrum, Operation (OP): Chirurgie bei Krebs, Stand: Dezember 2023, URL: https://www.krebsinformationsdienst.de/behandlung/operation.php (zuletzt aufgerufen: März 2024)
München Klinik, Lungen-OP, Thoras-OP, Operationen bei Lungenkrebs, Stand: März 2023, URL: https://www.muenchen-klinik.de/lungenkrankheiten-atemwegserkrankungen/lungen-op/#c54091 (zuletzt aufgerufen: März 2024)
Deutsches Krebsforschungszentrum in der Helmholtz-Gemeinschaft, Krebsinformationsdienst, Lungenkrebs: Behandlungsmöglichkeiten und Nebenwirkungen, Stand: März 2023, URL: https://www.krebsinformationsdienst.de/tumorarten/lungenkrebs/behandlung-uebersicht.php (zuletzt aufgerufen: März 2024)
Deutsche Krebsgesellschaft, Behandlungsmethoden bei Krebs im Einzelnen, Stand: Juli 2018, URL:
https://www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/krebsarten/definition/behandlungsmethoden-bei-lungenkrebs.html#:~:text=Bei%20der%20Operation%20werden%20der,Lungenfl%C3%BCgels%20notwendig%20sein%20(Pneumektomie). (zuletzt aufgerufen: Mai 2024)
Universitätsklinikum Regensburg, Lungenkarzinom, URL: https://www.ukr.de/medizin-pflege/kliniken-institute-und-abteilungen/thoraxchirurgie/leistungsspektrum/lungenkarzinom (zuletzt aufgerufen: Mai 2024)
Universitätsklinikum Freiburg, Lungenmetastasen, URL: https://www.uniklinik-freiburg.de/thoraxchirurgie/krankheitsbilder/lungenmetastasen.html (zuletzt aufgerufen: Mai 2024)
American Lung Association, What is a Lobectomy, URL: https://www.lung.org/lung-health-diseases/lung-procedures-and-tests/lobectomy (zuletzt aufgerufen: Mai 2024)
Leading Medicine Guide, Lungenkrebs-Operation: Spezialisten & Informationen, Stand: Juni 2023, URL: https://www.leading-medicine-guide.com/de/behandlung/lungenkrebs-operation (zuletzt aufgerufen: Mai 2024)
Sana Klinikum Lichtenberg, DaVinci: Roboter-assistierte Chirurgie, URL: https://www.sana.de/berlin/medizin-pflege/allgemein-und-viszeralchirurgie/robotor-assistierte-chirurgie-davinci-system (zuletzt aufgerufen: Juni 2024)
Universitätsklinikum Freiburg, Videoassistierte thorakoskopische (VATS) Lobektomie, URL: https://www.uniklinik-freiburg.de/thoraxchirurgie/klinische-schwerpunkte/videoassisierte-thorakoskopische-vats-lobektomie.html (zuletzt aufgerufen: Juni 2024)
Thieme, Lungen- und Brustfell (Pleura), URL: https://viamedici.thieme.de/lernmodul/557024/529639/lungen-+und+brustfell+pleura (zuletzt aufgerufen: Juni 2024)
Benedictus Krankenhaus Tutzing, Pneumothorax (Lungenspitzenresektion), URL: https://www.krankenhaus-tutzing.de/behandlung/krankheitsbilder/pneumothorax (zuletzt aufgerufen: Juni 2024)
Universitätsklnikum Giessen, Vollnarkose, URL: https://www.ukgm.de/ugm_2/deu/ugi_ana/8478.html (zuletzt aufgerufen: Juni 2024)
Gesundheitsinformation.de, Wie funktioniert die Beatmung bei einer Operation?, URL: https://www.gesundheitsinformation.de/wie-funktioniert-die-beatmung-bei-einer-operation.html (zuletzt aufgerufen: Juni 2024)
Larsen R. Anästhesie und Intensivmedizin für die Fachpflege. 2016; 14: 371–379.
Gesundheitsinformation.de, Was hilft gegen Ängste vor einer Operation?, URL: https://www.gesundheitsinformation.de/was-hilft-gegen-aengste-vor-einer-operation.html (zuletzt aufgerufen: Juni 2024)
Deutsches Krebsforschungszentrum, Nicht immer zu vermeiden: Beschwerden während der Krebstherapie, URL: https://www.krebsinformationsdienst.de/leben/schmerzen/schmerzen-krebsbehandlung.php (zuletzt aufgerufen: Juni 2024)
Onko Internetportal, Übelkeit und Erbrechen als Nebenwirkungen einer Krebstherapie, URL: https://www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/nebenwirkungen-der-therapie/beschwerden-bei-krebstherapien-und-gegenmassnahmen/ueb.html (zuletzt aufgerufen: Juni 2024)
Deutsches Krebsforschungszentrum, Übelkeit und Erbrechen während der Krebsbehandlung, URL: https://www.krebsinformationsdienst.de/leben/uebelkeit/uebelkeit-index.php (zuletzt aufgerufen: Juni 2024)
Springer Medizin, Akute und chronische Schäden nach Intubation, URL: https://www.springermedizin.de/emedpedia/detail/die-anaesthesiologie/akute-und-chronische-schaeden-nach-intubation?epediaDoi=10.1007%2F978-3-662-45539-5_44 (zuletzt aufgerufen: Juni 2024)
Onko Internetportal, Angst und Depression, URL: https://www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/nebenwirkungen-der-therapie/angst-und-depression.html (zuletzt aufgerufen: Juni 2024)
Florian F. et al. Dtsch Arztebl 2022; 119(37): A-1518 / B-1270
DE-68445