Lungenkrebs behandeln
Strahlentherapie bei Lungenkrebs
Strahlentherapie, auch Radiotherapie genannt, ist eine Behandlungsform, die hochenergetische Strahlen verwendet, um Krebszellen zu zerstören oder deren Wachstum zu stoppen. Sie kann als eigenständige Behandlung oder in Kombination mit anderen Therapien wie einer Chemotherapie, einer Immuntherapie oder einer Operation eingesetzt werden. Ziel der Strahlentherapie ist es, das Wachstum des Tumors zu stoppen, ihn zu verkleinern und idealerweise vollständig zu zerstören. Darüber hinaus kann die Strahlentherapie auch eingesetzt werden, um Symptome zu lindern und die Lebensqualität zu verbessern.
Beim nicht-kleinzelligen Lungenkarzinom (NSCLC) kann die Strahlentherapie in Präzisionstechnik nach gemeinsamer Entscheidungsfindung mit den behandelnden Ärzt:innen alternativ zu einer Operation und mit vergleichbaren Ergebnissen eingesetzt werden. Mögliche Gründe für den Einsatz der Strahlentherapie können z. B. Begleiterkrankungen oder ein hohes Alter sein. Auch der individuelle Patient:innenwunsch für oder gegen eine der Therapieformen wird bei der Entscheidungsfindung berücksichtigt.
Im fortgeschrittenen Stadium ist die Strahlentherapie häufig Teil einer Kombinationsbehandlung zusammen mit einer Chemotherapie und/oder zielgerichteten Therapien oder Immuntherapie. Sie kann nach einer Operation eingesetzt werden, um verbleibende Krebszellen zu zerstören und das Risiko eines Rückfalls zu verringern. Zusätzlich wird die Strahlentherapie mit der Intention der Heilung (kurativ) in Kombination mit einer Chemotherapie und einer anschließenden Immuntherapie eingesetzt.
Beim kleinzelligen Lungenkrebs (SCLC) wird die Strahlentherapie in den frühen Stadien (limited disease), als auch in den fortgeschritteneren Stadien (extensive disease) eingesetzt. Dabei wird die Strahlentherapie in den frühen Stadien in Kombination mit Chemotherapie in kurativer Absicht eingesetzt. In den fortgeschritteneren Stadien erfolgt der Einsatz zur Symptomlinderung oder zur Behandlung spezifischer Krankheitsmanifestationen in palliativer, also symptomorientierter, Absicht. Mehr Informationen zu den verschiedenen Therapiezielen findest du auf dieser Seite.
Aufgrund des häufigen Auftretens von Hirnmetastasen beim SCLC wird bei Patient:innen, die gut auf die Erstlinientherapie ansprechen, die prophylaktische Schädelbestrahlung (PCI) als vorbeugende Maßnahme in Erwägung gezogen. Bei Patient:innen, die tatsächlich Hirnmetastasen entwickeln, wird oft eine gezielte Strahlentherapie des Gehirns eingesetzt. Sie soll die Symptome lindern und das Fortschreiten der Krankheit verlangsamen.
Im Folgenden erklären wir dir die wichtigsten Aspekte dieser Behandlungsform.
Mit voller Energie gegen den Krebs
Hintergründe der Strahlentherapie
Um die Strahlentherapie richtig zu verstehen, machen wir einen kleinen Exkurs in die Physik:
Betrachtet man Strahlung genauer, so findet in jeder Form eine Energieausbreitung statt. Je nach physikalischer Betrachtungsweise kann Strahlung dann als Welle oder als Teilchenstrom beschrieben werden. Für das Verständnis der Strahlentherapie ist es sinnvoll, sich auf die Beschreibung als Teilchenstrom zu konzentrieren:

Die Teilchen, welche im Rahmen von Strahlung die Energie transportieren, werden Photonen genannt. Welche Form der Strahlung im Einzelnen vorliegt, hängt von der Bewegungsenergie ab, die diese Photonen transportieren - man könnte auch sagen: wie schnell sie sich bewegen. Die Bewegungsenergie der Photonen wird in Elektronenvolt (eV) ausgedrückt.
Infrarot-Strahlung, sichtbares Licht und ultraviolette Strahlung sind Formen der Photonenstrahlung. Aber auch Röntgenstrahlung, sowohl niederenergetisch (z. B. für Röntgenbilder oder CT-Untersuchungen) als auch hochenergetisch (für die Strahlentherapie, sog. Gammastrahlung) sind Photonenstrahlungen. Für die Strahlentherapie wird sehr hochenergetische Photonenstrahlung verwendet, u.a. da diese eine große Menge an Energie übertragen und so die Tumorzellen effektiv zerstören kann.
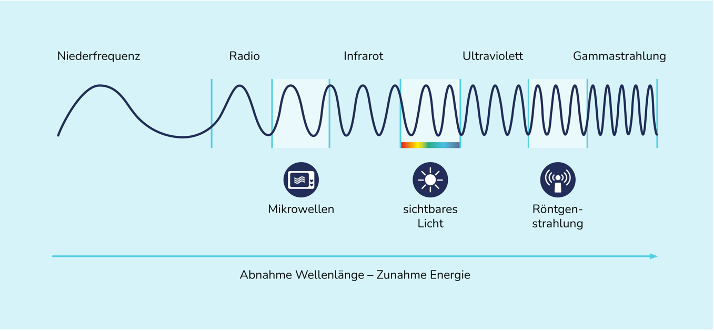
Hochenergetische Photonen für die Strahlentherapie werden i. d. R. durch Beschleunigung der Photonen in sog. Linearbeschleunigern erzeugt - das sind die Geräte, an denen die Bestrahlung durchgeführt wird.
Seltener kann in der Strahlentherapie auch Strahlung eingesetzt werden, die nicht aus Photonen, sondern aus anderen Teilchen besteht (z. B. alpha-Teilchen oder Elektronen). Auch sie transportieren Energie, spielen aber bei der Behandlung von Lungenkrebs eine untergeordnete Rolle.
Ein wichtiger Effekt von Strahlung ist die Ionisierung. Ionisierung bedeutet, dass aus einem ungeladenen Atom ein geladenes Atom wird, auch Ion genannt, indem sehr energiereiche Strahlung Elektronen aus dem Atom „herausschlägt“. Dadurch können menschliche Zellen verändert und geschädigt werden.
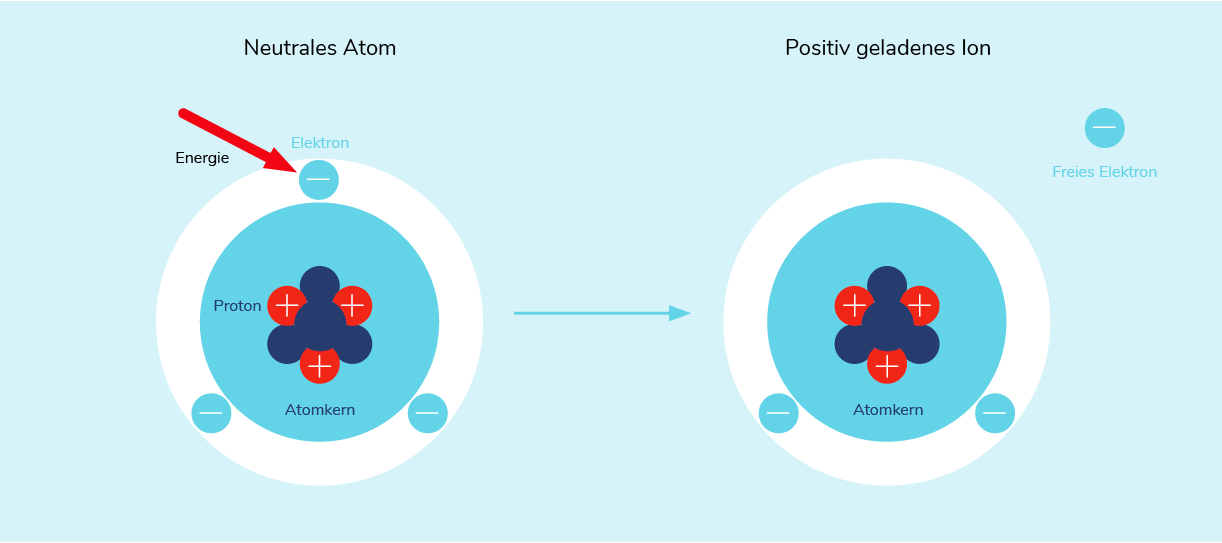
Zu der ionisierenden Strahlung zählen:
- Alphastrahlen
- Betastrahlen
- Gammastrahlen
- Röntgenstrahlung
- Neutronenstrahlung
Nicht-ionisierende Strahlung verändern die Ladung von Atomen nicht, Beispiele dafür sind:
- Sichtbares Licht
- Mikrowellen
- Radiowellen
Ionisierende Strahlung darf nicht mit Radioaktivität verwechselt werden! Sie kann technisch erzeugt werden (z. B. Röntgenstrahlen). Dagegen geben radioaktive Stoffe von selbst ionisierende Strahlung ab, wenn ihre Atomkerne zerfallen. Dies geschieht über eine bestimmte Zeitspanne, die Halbwertszeit genannt wird.
In der Medizin wird die zellschädigende Wirkung von ionisierender Strahlung genutzt, um Tumorzellen gezielt anzugreifen. In der Strahlentherapie wird hauptsächlich Gamma- oder Röntgenstrahlung (ionisierende elektromagnetische Strahlung) zum Einsatz kommen, um das Erbgut und andere wichtige Bestandteile der Krebszellen zu schädigen. Genaueres dafür findest du hier.
Bei der Strahlentherapie wird sehr energiereiche Strahlung direkt auf den Tumor gerichtet. Die Therapie wirkt dabei rein lokal und schädigt nur die Zellen innerhalb des bestrahlten Bereichs, während das umliegende Gewebe verschont bleibt. Dadurch werden Tumore kleiner, wachsen langsamer oder verschwinden sogar vollständig, indem sie absterben. Tumore reagieren im Gegensatz zu gesundem Gewebe empfindlicher auf die Strahlen und können die verursachten Schäden nicht so leicht reparieren.
Besonders im kleinzelligen Lungenkrebs (SCLC) aber auch nicht-kleinzelligen Lungenkrebs im Stadium III wird Strahlentherapie oft auch in Kombination mit Chemotherapie benutzt, um den Tumor effektiver zu bekämpfen. Zudem wird die Strahlentherapie genutzt, um Hirnmetastasen zu verhindern oder zu behandeln. Diese gezielte Bestrahlung kann helfen, Symptome zu lindern und das Fortschreiten der Krankheit zu verlangsamen. Hierzu findest du im Bereich Kombinationstherapie weitere Informationen.
Maximale Gesamtstrahlendosis und fraktionierte Bestrahlung
Vor Beginn der Bestrahlung berechnen die Strahlentherapeuten die notwendige maximale Gesamtstrahlendosis, um den Tumor zu behandeln. Die Dosis beschreibt dabei die Energie, die pro Kilogramm Gewebe während der Bestrahlung aufgenommen wird. In der Strahlentherapie wird dies in Joule/kg gemessen, was der Einheit Gray (Gy) entspricht. Es gibt Richtwerte für diese Gesamtstrahlendosis, die nach Größe und Lage des Tumors variieren. Die Gesamtdosis wird in kleinere Einzeldosen aufgeteilt, die über mehrere Sitzungen verabreicht werden. Zwischen den Sitzungen gibt es Pausen, damit sich der Körper erholen kann. Ein typischer Bestrahlungszyklus kann so aussehen:
Du erhältst an fünf aufeinanderfolgenden Tagen eine Bestrahlung, daraufhin folgen zwei Tage Pause. Es sind jedoch auch kürzere Pausen möglich. Ein Sonderfall ist hier die hyperfraktionierte Bestrahlung. Dabei wird mehrmals an einem Tag mit geringeren Dosen bestrahlt, da aufgrund der kürzeren Pausen weniger Erholung in den Tumorzellen stattfindet. Auch die Gesamtstrahlendosis ist hier niedriger als bei der konventionellen Fraktionierung. Welcher Bestrahlungszyklus in Frage kommt, wird von den Strahlentherapeut:innen festgelegt.
Individuelle Behandlung
Ablauf der Strahlentherapie
Im Vorfeld der Behandlung wird zwischen der Ärztin oder dem Arzt und dem/der Betroffenen besprochen, ob eine Strahlentherapie in Frage kommt und sinnvoll ist. Nach Zustimmung zur Behandlung, wird ein Behandlungsplan entwickelt, der festlegt, wie oft die Bestrahlung stattfindet und mit welcher maximalen Gesamtstrahlendosis behandelt werden soll. Mehr zur Gesamtstrahlendosis kannst du weiter unten auf dieser Seite erfahren. Zusätzlich wird der oder die Patient:in auch über die Bestrahlungstechnik informiert, für die sich das Ärzt:innenteam entschieden hat.
Bestrahlung von außen
Die perkutane Bestrahlung oder Teletherapie
Vor der ersten Bestrahlung sind Voruntersuchungen wie CT oder MRT nötig. Mehr dazu im Glossar. Auf dieser Basis erfolgt die Bestrahlungsplanung (auch Simulation genannt), bei den mithilfe computergestützter Berechnungen festgelegt wird, wie die dreidimensionale Verteilung der Strahlendosis im Körper aussehen soll. Die bei der Behandlung des Lungenkarzinoms am häufigsten eingesetzte moderne Bestrahlungstechnik nennt sich intensitätsmodulierte Strahlentherapie (IMRT). Dabei wird der Tumor aus vielen verschiedenen Richtungen bestrahlt und Form und Intensität des Strahlenfeldes werden in Abhängigkeit von der Einstrahlrichtung dynamisch verändert, um den Tumor exakt zu erfassen.
Eine besondere Form der präzisen Bestrahlung ist die stereotaktische Bestrahlung. Hierbei wird durch die Verwendung vieler, kleiner Strahlenfelder aus verschiedenen Einstrahlrichtungen, sowie durch Hilfsmittel, die eine sehr präzise Positionierung erlauben, eine sehr hohe Genauigkeit erzielt. Diese erlaubt es, eine sehr hohe Strahlendosis in wenigen Sitzungen zu verabreichen und das umliegende Gewebe dabei hervorragend zu schonen. Die stereotaktische Bestrahlung eignet sich besonders zur Behandlung von kleinen, begrenzten Tumoren. Beispiele sind Lungenkarzinome im Frühstadium oder z. B. Hirnmetastasen.
Der Ablauf einer täglichen Bestrahlungssitzung dauert meist etwa 10-15 Minuten. Nach Positionierung auf der Liege werden meist zunächst Aufnahmen gemacht, die bei der exakten Positionierung helfen. Um sicherzustellen, dass die Bestrahlung genau auf den Tumor zielt, ist es wichtig, dass die Patientin bzw. der Patient während der Behandlung ruhig liegt. Hierzu werden möglicherweise Lagerungshilfen verwendet. Die Bestrahlung an sich dauert hingegen nur wenige Sekunden bis Minuten und verläuft schmerzlos.
Um den bestmöglichen Therapieerfolg zu erreichen, wird für jede:n Lungenkrebspatient:in die maximale Gesamtstrahlendosis sowie die Strahlenquelle individuell festgelegt.
Zusammen stark
Kombinationstherapien und Strahlentherapie
Strahlentherapie wird häufig in Kombination mit weiteren Therapiemöglichkeiten eingesetzt. Die am häufigsten angewandte Kombination in dem nicht-kleinzelligen Lungenkrebs (NSCLC) und kleinzelligen Lungenkrebs (SCLC) ist die Radiochemotherapie.
| Radiochemotherapie |
|---|
| Während mit der Strahlentherapie der Haupttumor und Metastasen zielgenau behandelt werden können, eignet sie sich nicht dafür, den ganzen Körper zu behandeln. Das Strahlenfeld wäre zu groß, um alle Metastasen auf einmal zu erfassen und ausreichend zu bestrahlen, ohne gesunde Zellen im ganzen Körper zu sehr zu schädigen. Mit der zusätzlichen Chemotherapie können neben dem Haupttumor auch Krebszellen behandelt werden, die sich in entfernte Körperregionen und Organe ausgebreitet haben. Die Radiochemotherapie wird bei NSCLC hauptsächlich im Stadium III durchgeführt, kann aber auch in Sonderfällen in den Stadien I und II und IV angewendet werden, wenn eine einfache stereotaktische Bestrahlung nicht möglich oder schädlich ist und ein Verdacht auf Metastasen in den Lymphknoten der Lunge und benachbarten Geweben besteht. Im SCLC wird die Radiochemotherapie standardmäßig im begrenzten Stadium (limited disease) eingesetzt. Inzwischen besteht zudem die Möglichkeit, nach einer erfolgreichen Radiochemotherapie eine zusätzliche Erhaltungstherapie anzuschließen. Diese unterstützt das körpereigene Abwehrsystem dabei, eventuell verbliebene Krebszellen langfristig zu bekämpfen und Rückfälle zu verhindern. Mehr zur Chemotherapie findest du hier. |
| Strahlentherapie und Immuntherapie |
|---|
| Wenn die Strahlentherapie eine Tumorzelle zerstört, wird dies auch als immunogener Zelltod bezeichnet. Spezifische tumorbezogene Stoffe, die Antigene, werden dadurch freigesetzt. Diese regen wiederum das Immunsystem an und erhöhen seine Aktivität. Viele Tumore können sich allerdings der Immunantwort entziehen, indem sie sogenannte Immuncheckpoints auslösen. Näheres dazu findest du auf der Seite zur Immuntherapie. Eine Immuntherapie nimmt den Tumorzellen ihre Tarnung und das aktivierte Immunsystem kann sie wieder angreifen. In einigen Studien konnte daher gezeigt werden, dass es sinnvoll sein kann, eine Radio- oder Radiochemotherapie mit einer darauffolgenden Immuntherapie zu kombinieren. |
Umgang mit Belastungen
Häufige Nebenwirkungen der Strahlentherapie
Die Strahlentherapie an sich ist schmerzlos, allerdings kann es danach zu Nebenwirkungen kommen.
Die Strahlentherapie wirkt nicht nur auf den Tumor, sondern in geringerem Maße auch auf das benachbarte Gewebe und das Gewebe zwischen Tumor und Strahlenquelle. Genau wie die ungeschützte Haut einen Sonnenbrand von zu viel Sonnenstrahlung entwickeln kann, kann die ionisierende Strahlung ebenfalls Schäden an diesen gesunden Geweben verursachen. Das Prinzip ist sogar recht ähnlich, denn beide Arten von Strahlung, UV-Strahlung und ionisierende Strahlung, beschädigen das Erbgut unserer Zellen und stören die normalen Prozesse.
Solltest du eine der im Folgenden beschriebenen oder andere Nebenwirkungen bei dir bemerken, zögere nicht, dich bei deiner Ärztin oder deinem Arzt zu melden. Zusammen mit dir werden sie eine Strategie ausarbeiten, um mit den Nebenwirkungen umzugehen und dich auch medikamentös dabei unterstützen. Auf diese Weise kann sichergestellt werden, dass notwendige Anschlussbehandlungen, wie zum Beispiel eine Immuntherapie, nicht durch Nebenwirkungen beeinträchtigt werden und planmäßig weiter behandelt werden kann.
Eine häufige Nebenwirkung von Bestrahlungen sind Hautrötungen an den bestrahlten Stellen. Sie erinnern ein wenig an Sonnenbrand. Die Haut kann jucken, sich schuppen und sich rot verfärben. Eventuell kann es an dieser Stelle auch zu Haarverlust kommen. In schweren Fällen können sich leichte Brandblasen bilden. Längerfristig sind, in seltenen Fällen, bleibende Verfärbungen oder Pigmentflecken möglich. Hier gilt es die Haut zu pflegen, beispielsweise mit schützenden Cremes. Dies sollte allerdings nur in Rücksprache mit der behandelnden Klinik geschehen, da sich nicht alle Cremes mit einer Strahlentherapie vertragen.
Zusätzlich kann es vorkommen, dass benachbarte Organe von einem geringen Teil der Strahlendosis betroffen sind. Diese können die Speiseröhre, der Kehlkopf, der Magen oder der Kopf sein. In erster Linie werden die Schleimhäute dieser Organe gereizt, denn sie sind besonders anfällig für Strahlung. Sie können sich entzünden und werden leichter von Infektionen betroffen. Im Fall der Speiseröhre und des Kehlkopfs entstehen so Schluckbeschwerden und Heiserkeit, während es im Magen zu Übelkeit kommen kann. Bestrahlungen des Kopfes sind mit häufigen Infektionen des Nasenrachenraums in Verbindung gebracht worden, aber auch Entzündungen des Zahnfleischs oder andere Zahnprobleme sowie neurokognitive Beeinträchtigungen werden dadurch begünstigt. Bei Reizung des Munds, der Speiseröhre und/oder des Magens muss besonders auf eine schonende, leicht zu schluckende und gut verdauliche Ernährung Wert gelegt werden. Ferner kann eine gute Mundhygiene mit einer weichen Zahnbürste und einer antibakteriellen Mundspülung Abhilfe bei Zahnfleischentzündungen schaffen.
Als Spätfolgen sind u. a. Erschöpfung und Strahlenpneumonitis möglich. In der Regel tritt Erschöpfung oder Fatigue erst nach ein oder zwei Wochen auf. Bislang ist nicht vollständig geklärt, wieso es zur Erschöpfung kommt. Mittlerweile vermutet man allerdings eine Kombination aus der psychischen Anstrengung, resultierend aus der Erkrankung und der Therapie, sowie den physischen Folgen des Tumors und der Behandlung. Im Umgang mit der Erschöpfung ist es einerseits wichtig, auf die eigenen Bedürfnisse zu hören und sich entsprechend zu schonen. Andererseits können auch eine ausgewogene Ernährung und körperliche Betätigung, wie leichtes Ausdauertraining oder Yoga, im Umgang mit der Fatigue helfen.
Die Strahlenpneumonitis ist eine durch die Bestrahlung der Lunge ausgelöste Lungenentzündung kann sehr früh, aber auch erst Wochen oder sogar Monate nach der Bestrahlung auftreten. Die meisten Formen verlaufen unbemerkt oder verursachen lediglich einen leichten trockenen Reizhusten. Ungefähr bei jeder zehnten Patientin oder jedem zehnten Patienten kann es jedoch zu einem schweren Verlauf kommen. Dieser zeichnet sich durch Reizhusten, Atemnot und Fieber aus. Hierbei ist eine ärztliche Behandlung mit Corticosteroiden (Cortison) und Antibiotika dringend nötig, um eine potenzielle Vernarbung der Lunge zu verhindern.
Tipp: Im Zuge einer Bestrahlung solltest du deine Haut schonen und alkoholhaltige Pflegeprodukte, scheuernde Kleidung und Wärme vermeiden. Zudem kann es helfen, weniger stark gewürzte Speisen zu dir zu nehmen. Auch bittere oder saure Lebensmittel sollten möglichst vermieden werden. Weitere Informationen zu einer schonenden Ernährung findest du hier.
Deutsche Krebsgesellschaft, Behandlungsmethoden bei Lungenkrebs im Einzelnen, Stand: Juli 2018, URL:https://www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/krebsarten/definition/behandlungsmethoden-bei-lungenkrebs.html (zuletzt aufgerufen: August 2025).
Deutsches Krebsforschungszentrum in der Helmholtz-Gemeinschaft, Krebsinformationsdienst, Lungenkrebs: Behandlungsmöglichkeiten und Nebenwirkungen, Stand: Juni 2025, URL: https://www.krebsinformationsdienst.de/tumorarten/lungenkrebs/behandlung-uebersicht.php (zuletzt aufgerufen: August 2025).
Deutsche Krebshilfe, Die blauen Ratgeber: Lungenkrebs, Stand: 2022, URL:https://www.krebshilfe.de/infomaterial/Blaue_Ratgeber/Lungenkrebs_BlaueRatgeber_DeutscheKrebshilfe.pdf (zuletzt aufgerufen: August 2025).
Deutsche Krebshilfe, Die blauen Ratgeber: Strahlentherapie, Stand: 2020, URL: https://www.krebshilfe.de/infomaterial/Blaue_Ratgeber/Strahlentherapie_BlaueRatgeber_DeutscheKrebshilfe.pdf (zuletzt aufgerufen: August 2025).
Griesinger F et al. Onkopedia Leitlinien. Lungenkarzinom, nicht-kleinzellig (NSCLC), Stand: April 2025. URL: https://www.onkopedia.com/de/onkopedia/guidelines/lungenkarzinom-nicht-kleinzellig-nsclc/@@guideline/html/index.html (zuletzt aufgerufen: August 2025).
Wolf M et al. Onkopedia Leitlinien. Lungenkarzinom, kleinzellig (SCLC), Stand: Januar 2023. URL: https://www.onkopedia.com/de/onkopedia/guidelines/lungenkarzinom-kleinzellig-sclc/@@guideline/html/index.html (zuletzt aufgerufen: August 2025).
Cancer Counsil NSW, Radiation therapy for lung cancer, Stand; Januar 2024, https://www.cancercouncil.com.au/lung-cancer/treatment/radiotherapy/ (zuletzt aufgerufen: August 2025).
Cardiovascular and Interventional Radiological Society of Europe, Brachytherapy, https://www.cirse.org/patients/general-information/ir-procedures/brachytherapy/ (zuletzt aufgerufen: August 2025).
Deutsche Krebsgesellschaft, Strahlentherapie, Stand: September 2014, URL: https://www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/therapieformen/strahlentherapie-bei-krebs.html (zuletzt aufgerufen: August 2025).
Bundesamt für Strahlenschutz, Teletherapie, Stand: Oktober 2021, URL: https://www.bfs.de/DE/themen/ion/anwendung-medizin/strahlentherapie/formen/teletherapie.html (zuletzt aufgerufen: August 2025).
Bundesamt für Strahlenschutz, Brachytherapie, Stand: Oktober 2021, URL: https://www.bfs.de/DE/themen/ion/anwendung-medizin/strahlentherapie/formen/brachytherapie.html (zuletzt aufgerufen: August 2025).
DE-84755/09-25